Co-governance in de zorg is geen experiment meer maar een noodzakelijk antwoord op de structurele complexiteit. Toch blijven veel besturen hangen in wettelijk minimumdenken terwijl de echte transitie zich elders moet afspelen.
Op 27 februari ontving AZ Alma in Eeklo de community van De Bestuurder voor een Books & Boards-sessie over “transitie in de zorgsector”. Twee stemmen domineerden de namiddag en vulden elkaar mooi aan. Prof. dr. em. Lutgart Van den Berghe, bestuursvoorzitter AZ Alma bracht een beleidsanalyse die nog een stuk verder ging dan wat ze ons eerder uitlegde in een eerder interview met De Bestuurder. Ruth Raes, transitiebegeleider en auteur van Omgaan met verandering in de zorgsector, plaatste daar de menselijke en maatschappelijke fundamenten onder. Beiden schetsten zo een beeld dat elke bestuurder in de zorg zou mogen verontrusten én inspireren.
De ziekenhuiswet is geen governance-kompas
Van den Berghe opent ongemakkelijk maar helder: “Onze Belgische ziekenhuiswetgeving is principieel ongeschikt als basis voor moderne co-governance. “De huidige wetgeving voorziet slechts een adviesrecht voor artsen.”

Als wettelijk voorzien inspraakorgaan is de Medische Raad helemaal niet op governance-principes gebaseerd. Want wie om de drie jaar verkozen wordt beantwoordt wel aan de democratische logica maar niet aan de logica van complementariteit, profiel en onafhankelijkheid die een sterk bestuur vereist. Bovendien verdedigt de medische raad wettelijk de eigen belangen van de artsen terwijl bestuurders geacht worden het algemeen belang van de organisatie te behartigen. Die fundamentele tegenstelling maakt van deze wettelijke inspraakformule een wij-zij-mechanisme, geen co-governance.
Wacht ook niet op de wetgever, waarschuwt Van den Berghe. Een soft law-benadering – naar analogie van de corporate governance code voor beursgenoteerde ondernemingen, met een comply-or-explain-verplichting – biedt de betere denkpiste. Co-governance vraagt maatwerk. En wie wacht op nieuwe ziekenhuiswetgeving riskeert bovendien het omgekeerde effect: als de herziening van de financiering de directe afhankelijkheid van artsenafdrachten vermindert, verdwijnt één van de sleutelmotieven voor artseninspraak, net op het moment dat geïntegreerde zorg meer samenwerking vereist dan ooit.
Drie redenen waarom artsen onmisbaar zijn
Hoe en waarom AZ Alma co-governance stap voor stap heeft opgebouwd (de drie pijlers, de gefaseerde architectuur, de keuze voor externe artsen in het bestuur) kwam al aan bod in haar interview. De kern: co-governance is geen gunst aan de artsen maar een strategische noodzaak, gefundeerd op financiële afhankelijkheid, strategische onmisbaarheid en organisatorische realiteit. Het vereist cultuur vóór structuur, co-creatie vóór beslissing, en co-ownership als logisch gevolg. “Als je mee aan de strategie bouwt, ben je ook medeverantwoordelijk voor de uitvoering. Co-governance zonder co-ownership is geen governance maar advies geven zonder gevolgen.”
Co-governance is geen gunst aan de artsen maar een strategische noodzaak, gefundeerd op financiële afhankelijkheid, strategische onmisbaarheid en organisatorische realiteit.
De reële kostprijs van artsenparticipatie
dr. Mario Berth, secretaris van de medische raad gaf ons een nuchtere nuancering: artsen zijn academisch gevormde zorgprofessionals, geen bestuurders. Ze worden wél verondersteld als ondernemers te functioneren, maar krijgen daarvoor geen opleiding. Een net afgestudeerde arts-specialist heeft nauwelijks kennis van bestuur, ziekenhuisorganisatie, boekhouding, ICT of HRM.
De cijfers onderbouwen dat. Uit een enquête bij 770 specialisten klinische biologie bleek dat artsen in een directeursfunctie gemiddeld al 60% van hun tijd aan beheer besteden, ten koste van klinisch werk. Deze opportuniteitskost groeit naarmate de governance-verwachtingen stijgen.
De drempels voor participatie zijn reëel: governance is geen core business, bestuursrollen worden doorgaans niet vergoed, en de work-life balance staat al onder druk. Berth schetst met enig gevoel voor humor welke artsen die rollen dan wél opnemen: artsen uit bepaalde disciplines zoals klinische biologie, de “Chinese vrijwilliger”, of de arts met een persoonlijke interesse.
Zijn conclusie is helder: de verwachtingen van alle partijen zijn groot, maar duurzame betrokkenheid is allesbehalve vanzelfsprekend. Twee structurele ingrepen dringen zich op: beheerskennis integreren in de medische opleiding en een overheidsvergoeding voor bestuurstaken van artsen. Anders blijft co-governance steunen op individuele motivatie. En dat is een te smalle basis voor iets wat het hart van het ziekenhuisbestuur moet worden.
Weerstand is een mythe maar de poolster moet helder zijn
Hier laten we Ruth Raes het stokje overnemen. Zij poneerde een goed onderbouwde maar contra-intuïtieve stelling: weerstand tegen verandering bestaat niet. “Mensen willen succesvol zijn. Ze willen deel uitmaken van een veilige groep en ze willen samenwerken als ze kunnen rekenen op wederkerigheid.” Wat we weerstand noemen, is in werkelijkheid een signaal: de menselijke kant van de verandering wordt genegeerd.

Raes bouwde haar inzichten op jarenlange ervaring als transitiebegeleider bij de oprichting van de eerstelijnszones, en momenteel als projectleider voor de transitie naar geïntegreerde palliatieve zorg. Haar instrument is de Navigatiedriehoek, een model dat twee dimensies samenvoegt die organisaties te vaak apart behandelen: de managementdriehoek (met kernopdrachten, structuren, systemen) en de menselijke driehoek (met visie, organisatiecultuur, persoonlijk leiderschap).
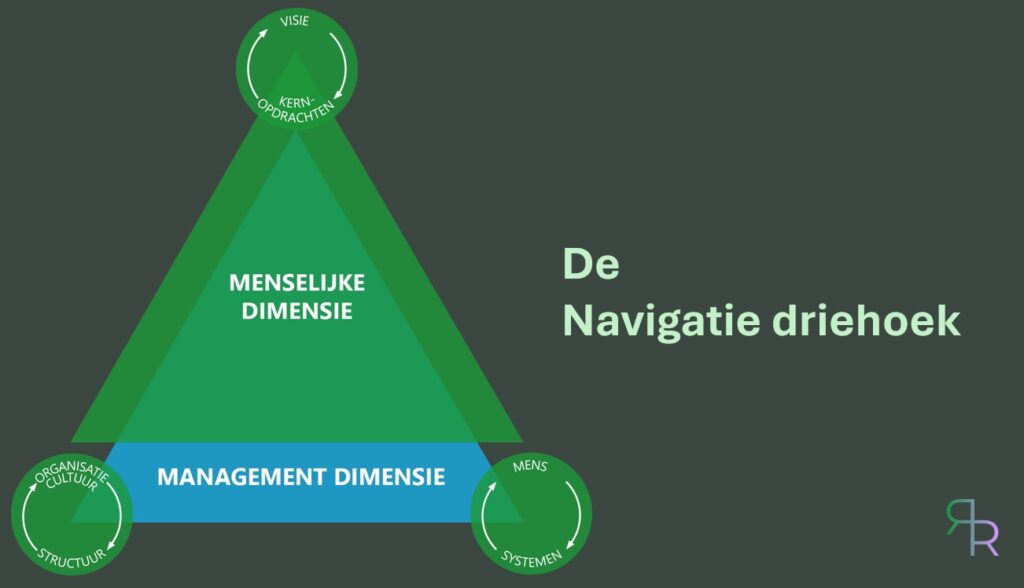
Ze bekritiseert vrij scherp hoe bestuurders en directies doorgaans te werk gaan: “We zijn gewend om te starten vanuit het management. Maar in de zorgsector gaat het over mensen die zorgdragen voor andere mensen. Als je die menselijke driehoek weglaat, dan stuur je op de verkeerde as.” Systemen en structuren moeten radicaal dienstbaar zijn aan de visie en niet omgekeerd. Regelgeving die innovatie blokkeert terwijl houdbare zorg net innovatie vereist, is daar een pijnlijk voorbeeld van.
De poolster als bestuursinstrument
Als metafoor voor visie kiest Ruth Raes bewust voor de poolster. “Die hangt nergens aan vast maar zweeft in de noordelijke hemel. Ze geeft richting maar geen routebeschrijving.” In een complexe, turbulente omgeving werkt een management-gps niet meer. Je kunt niet sturen met strakke procedures als de context voortdurend verandert. Wat je wél kan doen is maken dat iedereen begrijpt waar de organisatie naartoe gaat en waarom.
Ze maakt dat concreet met de definitie van geïntegreerde zorg van de Vlaamse overheid: afgestemd aanbod, naadloze zorgervaring, kwaliteit van leven, persoonsgerichte benadering. “Is er iemand die daartegen is?” vraagt ze het publiek. Niemand. Dat is precies haar punt: de visie is er al. Het probleem is niet het doel, het is de afstand tussen doel en dagelijks gedrag veroorzaakt door belangen, structuren en gewoonten die de visie overschaduwen.
Haar tweede stelling snijdt even diep: cultuur is niet maakbaar, ze groeit. Beleid creëert de bedding waarbinnen cultuur kan gedijen of afsterven. Als voorbeeld haalt ze de palliatieve zorg aan: een premie gekoppeld aan een geschatte overlevingstermijn van drie maanden leidde ertoe dat artsen steeds voorzichtiger werden met het toekennen van het palliatief statuut, uit angst voor controle. Het gevolg: veel patiënten konden in het beste geval een paar weken, meestal slechts een paar dagen, gebruik maken van dat statuut. “Dat is wat ik bedoel met interconnectie en onbedoelde gevolgen. Je stuurt aan één element en het hele mobiel valt uiteen.” Deze les geldt ook voor ziekenhuisbestuurders telkens ze een nieuw KPI-kader of een nieuw rapporteringssysteem invoeren.
Een maatschappelijk debat dat de zorgsector zelf moet voeren
Raes’ meest urgente boodschap gaat verder dan de individuele organisatie. Ze verwijst naar een rapport van de Nederlandse Wetenschappelijke Raad voor het Regeringsbeleid. Als de zorg op dezelfde manier georganiseerd blijft, zal in 2060 20 tot 25% van het BBP naar zorg gaan. Eén op drie actieve beroepsbeoefenaars zal dan in de zorg werken. “Dat kan maar dan wel ten koste van onderwijs, kinderopvang, landsverdediging. Dat zijn fundamentele maatschappelijke keuzes.”
Verandering mislukt niet door weerstand. Ze mislukt omdat bestuurders en directies blijven sturen vanuit systemen en structuren in plaats van vanuit visie en vertrouwen.
Het paradoxale is dat de Belgische zorg zo goed functioneert dat de burger er niet van wakker ligt. Toegankelijk, betaalbaar, kwalitatief: er is geen maatschappelijke druk die verandering afdwingt. “Disruptie wordt gecreëerd door ontevreden mensen die wij niet kennen.” Maar net daarom, stelt Raes, heeft de zorgsector een eigen verantwoordelijkheid: ze moet dit maatschappelijk debat zelf op gang trekken, voordat de rekening onbetaalbaar wordt. Dat is vooral een taak voor de bestuurders en directies.
Wat dit betekent voor de boardroom
Die co-governance en de nood aan duurzame verandering is voor bestuurders geen abstract verhaal. Het vertaalt zich in concrete keuzes:
- Is de artsenparticipatie bij ons een structurele governance-keuze of een informele praktijk die afhangt van persoonlijke relaties?
- Betrekken we de artsen vóór we strategische beslissingen nemen of worden ze pas achteraf geconsulteerd?
- Werken onze systemen en structuren de poolster-visie in de hand of staan ze haar in de weg?
- Draagt ons bestuur bij aan het maatschappelijk debat over een duurzame en houdbare zorg? Of wachten we af tot de overheid ons de volgende stap oplegt?
De intervisie: wie ontbreekt er nog in het verhaal?
De nabespreking onder leiding van Bjorn Crul verschoof het perspectief naar een bredere vraag: wie ontbreekt er nog in dit co-governance-verhaal?

Het antwoord was duidelijk maar niet altijd eensgezind: co-governance stopt niet bij de klassieke driehoek van bestuur, directie en artsen. De patiënt is meer dan een passieve ontvanger van zorg: hij is een kennisdrager die structureel betrokken mag worden, op zijn eigen terrein en in zijn eigen taal. Niet in het bestuur, wel in het proces. Een co-creatiesessie buiten de vergaderzaal levert meer op dan een zetel in een bestuursorgaan.
“Co-governance zit in ons DNA. We zijn niet gestopt bij wat de wetgeving vraagt: we zijn doorgegaan tot het deel uitmaakt van wie we zijn.”
Rudy Maertens, CEO van AZ Alma

Hetzelfde geldt voor de verpleegkundige, wiens governance-stem nog nauwelijks gehoord wordt. De vraag werd concreet gesteld: kan het operationeel medisch comité omgevormd worden tot een operationeel zorgcomité met verpleegkundigen structureel aan tafel?
“In de woonzorg is de bewoner centraal stellen geen procedure maar een grondhouding. In ziekenhuizen hebben we de mond vol van patiëntgerichte zorg maar die natuurlijke flow, die zie ik daar elke dag in de praktijk.”
Ann De Maere, algemeen directeur Samen Ouder Worden vzw en bestuurder AZ Oostende

Tegelijk klonk er een pragmatisch tegengewicht. Cultuur verander je niet via procedures maar via eigenaarschap, kleine stappen en gedeeld vertrouwen. Patiëntenbetrokkenheid begint klein: een leesraad van vrijwilligers en patiënten die informatiebrochures nalezen op begrijpelijkheid, exitinterviews, een innovatiefonds opgebouwd door ziekenhuismiddelen en bestuursbijdragen waarmee medewerkers zelf initiatieven kunnen indienen en realiseren. Er is altijd wel ergens een manier om iets te doen: je mag niet aanvaarden dat je geen ruimte hebt om te innoveren.
“In de woonzorg is de bewoner centraal stellen geen procedure maar een grondhouding. In ziekenhuizen hebben we de mond vol van patiëntgerichte zorg maar die natuurlijke flow, die zie ik daar elke dag in de praktijk.”
Stefan Gijsels, voorzitter Patient Expert Center en bestuurder bij Alzheimer Liga Vlaanderen vzw

Ook op het vlak van data klonk een dringende oproep. Ziekenhuizen en zorgorganisaties die individueel op hun gegevens blijven zitten, missen de schaalvoordelen van collectieve analyse. De echte drempel is niet technologisch. Het ontbreekt aan vertrouwen dat datadeling het belang van de patiënt en de samenleving kunnen dienen. Middelen voor innovatie zijn bovendien ook buiten de zorgsector te vinden.
“Individuele data leveren weinig op maar collectieve data zijn enorm waardevol. Pas als de ziekenhuizen en zorgorganisaties die data met elkaar delen creëren ze echt waarde.”
Nathanaelle Kiekens, bestuurder AZ Roeselare en partner bij Stibbe

En dan is er de bredere maatschappelijke verantwoordelijkheid. De zorgsector als collectief heeft een plicht om het debat over houdbaarheid zelf te voeren en niet te wachten tot de politiek het oplegt of de burger het eist.
Conclusie: het bewijs dat de richting klopt
Te vaak verlaten bestuurders en directies een sessie over de complexiteit van de zorgsector met een zwaarder gevoel dan waarmee ze binnenkwamen. Dit event bood een iets andere vibe.
Co-governance in ziekenhuizen is niet de toekomst maar de noodzaak van vandaag. Wie co-governance reduceert tot een adviesrecht, mist het punt. En wie de menselijke en culturele dimensie van verandering negeert, bouwt op drijfzand.
AZ Alma bewees dat het anders kan, zelfs zonder ideale omstandigheden, een perfect wettelijk kader of onbeperkte middelen. Het gebeurde door jarenlang te investeren in vertrouwen, cultuur en gedeeld eigenaarschap.
De verbindende gedachte doorheen de hele middag was dit: goed bestuur in de zorg vraagt het loslaten van het wij-zij-denken tussen bestuur en artsen, tussen zorgprofessionals en patiënten en tussen de eigen organisatie en de bredere samenleving.
Voor bestuurders: jullie belangrijkste taak is de poolster bewaken: zorgen dat iedereen weet waarheen en waarom, en alles wat dat in de weg staat uit de weg ruimen.
Voor directies en leidinggevenden: de artsen, verpleegkundigen en patiënten die mee eigenaar zijn van de koers zijn geen last maar jullie grootste troef.
Voor de zorgsector als geheel: de duurzame houdbaarheid van de zorg is geen politiek probleem dat je mag afwachten. Jullie hebben de kennis, de positie en de geloofwaardigheid om dat debat te voeren. Begin er dus mee.
Goed bestuur in de zorg is immers niet wat de wet vereist. Het is wat de patiënt, de medewerker en de maatschappij verdienen.
Tekst: Philip Verhaeghe
Fotografie: Robert Smits
Met de steun van


















